Как диагностируется порок сердца у плода при беременности? Врожденный порок сердца у плода
Беременность – это уникальное состояние женского организма, то самое время, когда она «живет за двоих» и «думает за двоих».
Пороки сердца на настоящее время далеко не редкость, но это не всегда противопоказание к вынашиванию беременности и самостоятельным родам. Увеличение частоты пороков сердца в последние годы связано не столько с тем, что ухудшается здоровье населения, сколько с совершенствованием диагностических возможностей. К тому же, на сегодняшний момент разработаны технологии множества корректирующих кардиохирургических операций, многие из которых проводятся в детстве. Поэтому сейчас беременная с корригированным пороком сердца – это часто встречающаяся ситуация. В нашей статье мы расскажем, как грамотно подойти к беременности, какие есть особенности в течение вынашивания и родов, а также о влиянии заболевания женщины на здоровье ее будущего ребенка.
Порок сердца – это стойкое анатомо-функциональное изменение строения структур сердца и магистральных (больших, главных) сосудов. Пороки сердца подразделяются на врожденные и приобретенные:
Гипоксия плода – это состояние кислородного голодания плода, под влиянием которого развиваются разнообразные последствия. Гипоксия плода вообще бывает острой и хронической. В случае сердечной патологии имеет место хроническая гипоксия плода, которая развивается постепенно, но может декомпенсировать и привести к тяжелым последствиям.
Следствием хронической гипоксии плода являются:
Антенальная гибель плода вследствие декомпенсации хронической гипоксии.
Нужно ли какое-то обследование и лечение родившемуся ребенку?
Дети, рожденные матерями с пороками сердца, оцениваются по общим правилам. Если состояние ребенка удовлетворительное, то он может находиться на совместном пребывании с матерью до момента выписки.
Прогноз
При компенсированном состоянии прогноз для матери и плода относительно благоприятный, при выраженной сердечной недостаточности существует опасность для жизни матери. В любом случае следует прислушиваться к рекомендациям лечащего врача акушера – гинеколога и консультирующего кардиолога.
Беременность у женщин с пороком сердца – это не редкость. Залог благополучного течения и завершения беременности в разумном подходе, планировании и соблюдении врачебных рекомендаций. Следите за собой и будьте здоровы!
Проанализировав статистические данные за период с 1950 по 1994 год, Всемирная Организация Здравоохранения пришла к выводу, что более 40% случаев смертей новорожденных детей были связаны с врожденными пороками сердца. Осознав масштабы, цивилизованный мир начал предпринимать различные меры для того, чтобы уменьшить вероятность рождения малышей с пороками, несовместимыми с жизнью. Основной акцент был сделан на .
Дородовая диагностика заболеваний сердца позволяет будущим родителям получить полную информацию о прогнозе на жизнь и здоровье ребенка, узнать о вариантах лечения до и после родов, и на основе этого принять определенное решение в интересах своей семьи: оставить все как есть и ждать родов, или прервать беременность. Учитывая огромную сложность этих вопросов, родителям должна быть предоставлена возможность консультаций кардиолога, кардиохирурга, генетика, неонатолога. После того, как решение принято, вырабатывается план дальнейших мероприятий: место родов (как правило, крупный перинатальный центр), способ родоразрешения (наиболее бережный для малыша), возможность и сроки оперативного лечения, возможность паллиативной помощи.
В определенных случаях дородовая диагностика некоторых состояний дает возможность внутриутробного лечения. Трансплацентарная медикаментозная терапия улучшает прогноз в отношении некоторых видов нарушений сердечного ритма у плода. Существует возможность и внутриутробных операций на сердце по коррекции некоторых форм клапанных дефектов или дефектов сердечных перегородок.
Структуру сердца плода достаточно обоснованно можно оценить уже на . Однако наиболее оптимальными сроками для исследования анатомии сердца плода считаются 18-22 недели беременности. После 30 недели беременности уже очень трудно получить хорошее изображение сердца, так как увеличиваются размеры плода. Конечно, УЗИ сердца плода – не панацея. Некоторые аномалии, такие, как фетальные аритмии, миокардит/кардиомиопатии, сердечная недостаточность, опухоли сердца могут проявиться гораздо позже, а небольшие по размерам дефекты сердечных перегородок, незначительные повреждения клапанов могут внутриутробно не обнаруживаться.
УЗИ сердца плода обязательно для всех беременных. Во время исследования врач проводит оценку 4-х камерного среза сердца плода. Любое отклонение от классического изображения 4-х камерного среза сердца должно быть поводом для расширенной эхокардиографии с обязательным использованием метода Доплера.
Расширенная эхокардиография в обязательном порядке проводится у группы риска по возникновению сердечных аномалий у детей:
Качественное эхокардиографическое исследование позволяет выявить от 60 до 80% врожденных пороков сердца (ВПС). При выявлении ВПС показано исследование кариотипа плода, так как даже при изолированном пороке частота хромосомных отклонений достигает 30% и возрастает до 50% при сочетании ВПС с другими пороками развития.
Под пороком сердца понимают нарушения в его строении (различные дефекты клапана или стенок), которые могут вызывать сердечную недостаточность. Сердечная недостаточность - снижение способности сердца выполнять свою основную функцию - снабжать ткани и органы кровью. В результате организм испытывает недостаток кислорода. Все нарушения в строении сердца делятся на две большие группы:
- Врожденные пороки сердца (ВПС) - дефект закладывается во внутриутробном периоде, страдают преимущественно стенки миокарда.
- Приобретенный порок сердца - дефект чаще всего касается строения клапанного аппарата сердца.
Лечение зависит от способности сердца справляться со своими функциями. Если этого не происходит, то назначается хирургическая операция. При удачном исходе удается полностью восстановить функции сердца и избежать сердечной недостаточности.
Можно ли планировать беременность с дефектом строения сердца
По ряду физиологических причин, в том числе из-за увеличения объема крови на 25 – 50 %, сердце во время беременности работает на повышенных оборотах. Имея любой дефект строения сердца, об этом непозволительно забывать, планируя родить здорового ребенка и не подорвать собственное здоровье. Многие пороки сердца протекают бессимптомно, и человек может о них не знать, поэтому акушер-гинеколог наверняка направит на электрокардиограмму и УЗИ сердца.
Ответственно подходя к планированию беременности, девушка может обследовать состояние своего сердца самостоятельно еще до зачатия. Это особенно целесообразно при наличии любых жалоб со стороны сердечно-сосудистой системы:
- одышка;
- усиленное сердцебиение;
- повышенная утомляемость;
- отеки.

У подавляющего большинства людей (90 %) приобретенный порок сердца развивается как осложнение ревматизма, контроль состояния сердца особенно необходим для пациенток с этим диагнозом. Беременность при этом важно запланировать на период неактивного ревматического процесса.
Основным методом контроля состояния сердца служит УЗИ, вспомогательным - ЭКГ. Современная акушерская гинекология имеет в своем арсенале множество способов снизить риск беременности у женщины с пороком сердца.
Для этого есть два основных пути:
- Планирование оптимального времени зачатия - после оценки состояния пациентки дается рекомендация, в какой период лучше забеременеть.
- При незапланированной беременности врач может оценить риски и рекомендовать сохранить беременность или прервать ее.
После успешной операции на сердце женщине не рекомендуют беременеть в течение года, зато потом прогноз весьма благоприятный. Однако в каждом отдельном случае этот вопрос следует решать с врачом.
При ряде сложных патологий риск смерти матери крайне велик - 40 – 70 % случаев. Среди таких состояний:
- стеноз устья легочной артерии;
- тетрада Фалло;
- коарктация аорты;
- ряд других.
При таких состояниях врачи не рекомендуют беременеть и настаивают на прерывании уже существующей беременности. Беременность и пороки сердца могут быть совместимы, если не нарушается кровообращение. Но чем эти нарушения выражены сильнее, чем более активен ревматический процесс, тем больше риск для будущей матери и плода, который она вынашивает.
Тонкости протекания беременности
При врожденных дефектах в строении сердца течение беременности имеет свои особенности, следовательно, врач в каждом из таких случаев будет действовать особым образом, чтобы плод и будущая мама были в наибольшей безопасности.
Некоторые особенности беременности при девяти наиболее распространенных дефектах строения сердца отображены в таблице.
| Дефект межпредсердной перегородки | |
|---|---|
| Особенность патологии | Наиболее распространенный дефект. |
| Гемодинамика | Характерно бессимптомное течение, систолический шум при прослушивании. Тяжелая легочная гипертензия - большая редкость. |
| Течение беременности | Легочная гипертензия повышает риск развития синдрома Эйзенменгера и угрожает материнской смертностью. Без легочной гипертензии период вынашивания ребенка протекает как обычно. |
| Влияние на плод | В 15% случаев возможен врожденный сердечный дефекту ребенка. |
| Легочная гипертензия диктует врачу ту же тактику, что при синдроме Эйзенменгера. Без нее беременность ведется как обычная. | |
| Дефект межжелудочковой перегородки (ДМЖП) | |
| Особенность патологии | - |
| Гемодинамика | Проявления сердечной недостаточности зависят от размеров дефекта. |
| Течение беременности | Хирургическое устранение дефекта, как правило, полностью компенсирует работу сердца. Без легочной гипертензии процессу вынашивания ничего не угрожает. В противном случае возможен синдром Эйзенменгера. |
| Влияние на плод | В 22% случаев вероятен врожденный дефект сердца у ребенка. |
| Особенность ведения беременности | Легочная гипертензия требует тех же мер, что и при синдроме Эйзенменгера. В прочих случаях акушерская тактика обычная, но уделяется внимание недопущению эндокардита инфекционной природы. |
| Открытый артериальный проток | |
| Особенность патологии | Отлично поддается хирургической коррекции, поэтому среди беременных встречается редко, хотя раньше был наиболее распространенным дефектом. |
| Гемодинамика | Кровоток при этом состоянии схож с дефектом межжелудочковой перегородки. |
| Течение беременности | - |
| Влияние на плод | В 10-15% случаев возможен врожденный порок у ребенка. |
| Особенность ведения беременности | - |
| Коарктация аорты | |
| Особенность патологии | Дефект нередко выступает в комплексе с двустворчатым аортальным клапаном и мешковидными аневризмами церебральных артерий. |
| Гемодинамика | Кровообращение нарушено в нижней части тела. Значительно повышается систолическое артериальное давление. |
| Течение беременности | Как правило, дефект не препятствует беременности, кроме редких случаев, когда возникает сердечная недостаточность. Повышенный риск расслаивания аорты. |
| Влияние на плод | В 20% случаев возможен врожденный пороку ребенка.Нарушенное кровообращение в плаценте чревато задержкой внутриутробного развития. |
| Особенность ведения беременности | Основные усилия врача направлены на предупреждение расслаивания аорты (роженице с пороком сердца следует принимать гипотензивные препараты) и инфекционного эндокардита. |
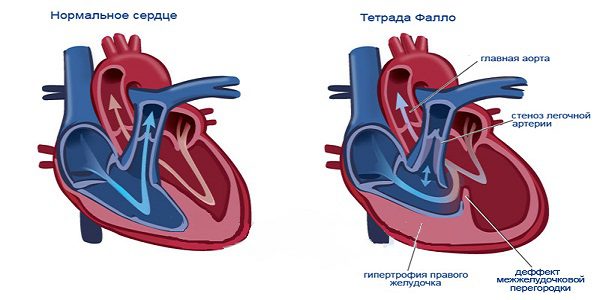
| Особенность патологии | Самый распространенный из пороков, сопровождающихся цианозом. Включает четыре нарушения:стеноз устья легочного ствола,типертрофию правого желудочка;6ольшой дефект межжелудочковой перегородки;декстропозицию аорты. |
| Гемодинамика | Большой круг кровообращения содержит бедную кислородом кровь. Правый желудочек увеличен в размерах. |
| Течение беременности | Беременные с тетрадой Фалло встречаются нечасто - им либо проводят хирургическую коррекцию, либо они не доживают до возраста деторождения.Даже если до беременности будущая мама чувствовала себя нормально, вынашивание чревато сердечной недостаточностью. |
| Влияние на плод | В 15-20% случаев возможен врожденный порок у ребенка.Повышенный риск задержки развития плода из-за дефицита кислорода. |
| Особенность ведения беременности | Недостаток кислорода компенсируется кислородными ингаляциями. Врач следит за объемом циркулирующей крови, а женщина получает рекомендации, позволяющие не допустить его снижения. |
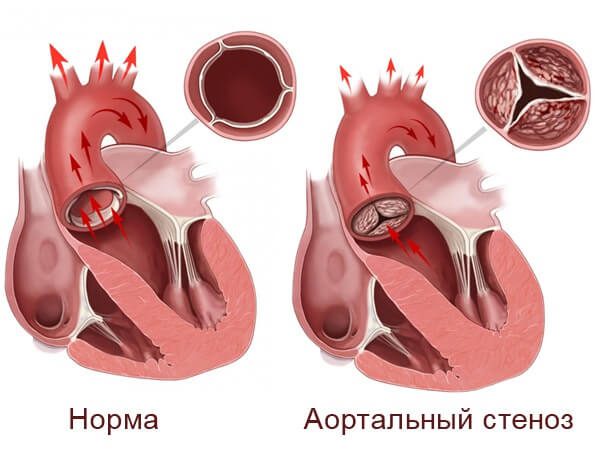
| Стеноз клапана аорты | |
| Особенность патологии | Может быть врожденным или приобретенным. Симптомы проявляются, когда сердце увеличивается в размерах, то есть у взрослых. |
| Гемодинамика | Из-за сниженной площади отверстия клапана физические нагрузки могут вызвать приступ стенокардии или острую левожелудочковую недостаточность. |
| Течение беременности | При выраженной патологии смерть матери вероятна в 15% случаев - такие беременности врачи рекомендуют прерывать. |
| Влияние на плод | Осложнения здоровья матери сопряжены с высокой смертностью плода. В 20% случаев возможен врожденный порок. |
| Особенность ведения беременности | При выраженной патологии необходим постельный режим. Эластичные чулки способствуют венозному возврату. Необходимы меры по предупреждению инфекционного эндокардита. Женщины с механическим протезом клапана принимают гепарин для предупреждения тромбообразования. |
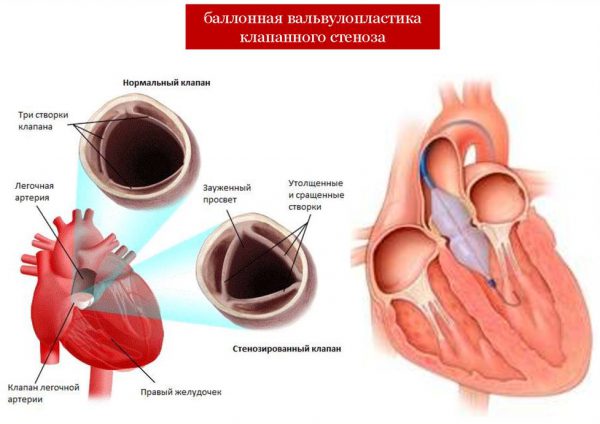
| Стеноз клапана легочной артерии | |
| Особенность патологии | В отличие от предыдущей патологии, с возрастом не прогрессирует. |
| Гемодинамика | Легкий стеноз пациентку не беспокоит, но при тяжелом возникают одышка и быстрая утомляемость при физических нагрузках. |
| Течение беременности | При легком стенозе беременность тоже легкая, при тяжелом есть риск развития сердечной недостаточности. |
| Влияние на плод | В 20% случаев возможен врожденный пороку ребенка. |
| Особенность ведения беременности | Основная тактика - предупредить эндокардит и отклонения от нормы объема крови.При неэффективности препаратов показано хирургическое вмешательство - вальвулопластика или вальвулотомия. |
| Синдром Марфана | |
| Особенность патологии | Наследственная патология соединительной ткани. |
| Гемодинамика | Повышенный риск мерцательной аритмии и тромбообразования. Возможно увеличение объема аорты без изменения толщины ее стенок, что может привести к разрыву. |
| Течение беременности | В ряде случаев эта патология не препятствует беременности, однако при разрыве аорты вероятен смертельный исход. |
| Влияние на плод | Из-за наследственного характера заболевания риск рождения ребенка с таким же дефектом строения сердца достигает 50%. |
| Особенность ведения беременности | Кроме предупреждения эндокардита, необходимо снизить нагрузку на стенки аорты. Для этого назначают бета- адреноблокаторы. |
| Синдром Эйзенменгера | |
| Особенность патологии | Вызывает необратимую легочную гипертензию. |
| Гемодинамика | Особенности кровообращения при этом дефекте приводят к низкой насыщенности кислородом крови в большом круге. В результате срабатывает компенсаторный механизм - возрастает число переносчиков кислорода - эритроцитов, что увеличивает риск образования тромбов. |
| Течение беременности | Наименее благоприятная для беременности патология с высоким риском материнской смертности.Рожать с таким пороком сердца опасно из-за перепадов объема циркулирующей крови. В послеродовом периоде риск сохраняется по той же причине. |
| Влияние на плод | Практически неизбежна внутриутробная задержка развития плода. В 28% случаев плод гибнет из-за недоношенности. |
| Особенность ведения беременности | При такой патологии врач будет вести беременность лишь в том случае, если пациентка наотрез откажется ее прерывать. В этом случае беременность будет непростой - с постельным режимом и постоянным контролем за множеством показателей. Рожать методом кесарева сечения при этом нельзя - 75 % таких родов заканчиваются смертью роженицы. |
Течение беременности и особенности родов при пороках сердца очень зависят от разновидности и выраженности патологии. Под угрозой оказывается не только сердце матери, но и детское сердечко и развитие.
Особенности родов при дефектах сердца
Особенность родов при пороке сердца у роженицы зависит от двух основных факторов:
- разновидности порока;
- степени компенсации особенностей сердечной деятельности перед родами.
Нередко необходимость отправиться в родильный зал у беременных с пороком наступает досрочно, чаще всего на 37 – 38 неделях. Так происходит из-за существенного возрастания нагрузки на сердце за несколько недель до предполагаемого срока рождения. К счастью, плод к этому моменту уже полностью сформирован и готов появиться на свет.
Родоразрешение может быть как естественным (в некоторых случаях без потуг), так и с помощью кесарева сечения. В планировании родов помимо акушера-гинеколога обязательно принимают участие реаниматолог и кардиолог.
![]()
После родов расслабляться рано
Роды - критический момент не только для детского, но и для материнского организма, многие привычные физиологические процессы после родов начинают протекать по-другому. На фоне этого проблемы сердечно-сосудистой системы могут обостряться. Снижение объема циркулирующей крови диктуют необходимость применения препаратов, поддерживающих работу сердца.
После родов женщина с пороком сердца проводит в стационаре под наблюдением врачей не менее двух недель, а после выписки ее направляют наблюдаться к кардиологу по месту жительства.
Грудное вскармливание возможно лишь в случае компенсированного порока сердца. Если же после родов мама должна принимать препараты, от ГВ придется отказаться, так как большинство лекарств могут навредить ребенку.
В первый год после родов велик риск обострения ревматизма, так что женщинам с этим диагнозом следует особенно тщательно наблюдать за своим состоянием.

Важно знать будущей маме с пороком сердца
Нередко беременности, для которых в принципе нет противопоказаний, несмотря на порок сердца будущей мамы, все-таки заканчиваются неблагоприятно. Так происходит из-за того, что женщины пускают на самотек свое состояние и протекание беременности - недостаточно посещают женскую консультацию, не обращаются к кардиологу.
Почти всегда при пороке сердца можно спланировать эффективные лечебные мероприятия в дородовом и послеродовом периоде таким образом, чтобы беременность завершилась счастливым материнством.
Для этого нужно:
- тщательно планировать зачатие, не допускать случайностей;
- привлечь к планированию беременности кардиолога, заранее выяснить все возможные тонкости предстоящего периода;
- в случае врожденного порока сердца привлечь к планированию беременности специалиста-генетика, чтобы спрогнозировать вероятность наследования проблем с сердцем;
- соблюдение рекомендаций врача по поводу сна, питания, физической активности поможет выносить и родить здорового малыша;
- даже если кажется, что врачи требуют слишком часто их посещать и проходить слишком много диагностических процедур, порок сердца - то состояние, когда лучше проявить излишнюю бдительность, чем пропустить что-то важное.
Ребенок матери с пороком сердца нуждается в тщательном наблюдении в первые годы жизни, чтобы исключить различные патологии, например, открытое овальное окно, которое в некоторых случаях не зарастает после родов.
Заболевания сердца являются одними из самых опасных, а если речь идет о детях, то прогноз может быть крайне неутешительным. Обнаружить подобный недуг на ранней стадии развития возможно не всегда, поэтому патологический процесс протекает как тяжелый и вызывает серьезные последствия. Вынашивание ребенка зачастую сопровождается определенными трудностями, проблемы с главным органом у малыша встречаются нередко. Порок сердца при беременности у плода считается смертельно опасным заболеванием, но медицина может помочь таким детям.
Строение сердца уникально, орган состоит из мышечной ткани, которая постоянно сокращается, чтобы перекачивать кровь по артериям тела. Нормальное кровообращение создает все условия для полноценной деятельности всех систем организма. Если в этом процессе произошел сбой, доставка кислорода и других питательных элементов к органам нарушается, вызывая различные патологии. Сердце разделено камерами, которых четыре. Верхние два отдела называются предсердиями, а нижние отсеки – желудочками. Кровь сначала протекает в предсердия, а затем в полость желудочков, и только оттуда она поступает в сердечные клапаны, которых тоже четыре, далее – в магистральные артерии.
Любой врожденный порок главного органа является серьезной проблемой, возникающей в результате нарушений внутриутробного развития плода. Болезнь способна проявляться у детей сразу после их рождения, а иногда симптоматика полностью отсутствует до определенного возраста ребенка. Само заболевание представляет собой анатомический дефект, возникающий в области главного органа, его сосудов, а также клапанного аппарата. Статистика говорит о том, что порок сердца при беременности у плода обнаруживается в 7-8 случаях из тысячи родов. Как бы печально это не звучало, но именно эта патология является наиболее частой причиной смертельного исхода у малышей.
Подобные недуги очень разнообразны, от их разновидности зависит прогноз болезни и методика лечения.

В настоящее время медицине известны больше тысячи разновидностей пороков сердца у ребенка и у плода в утробе. В зависимости от формы такого заболевания, выделяют изменение оттенка кожного покрова детей при рождении. Если у малыша присутствует татрада Фалло, заращение отверстий артерии легких, неправильное положение ствола легочной артерии или отходящей от органа аорты, то цвет кожи ребенка, особенно в области рта, ушей и тела, при рождении будет синеватый. Кроме того, подобные проявления могут наблюдаться и усиливаться при кормлении малыша грудью или сильном плаче.
Белый порок сердца эмбриона говорит о том, что при рождении этот малыш будет бледным. Далее, в более старшем периоде могут холодеть кончики пальцев рук и ног у этих больных. Если беременность сопровождается такой серьезной патологией как дефекты в зоне сердца, то выявляется это обычно на плановом Узи – врач слышит шумы в работе главного органа плода. Данный недуг может протекать без присутствия симптоматики, но когда ребенку исполнится 10 лет, болезнь заявит о себе, не давая нормально жить маленькому человеку.
Причины развития
Формирование сердца эмбриона происходит на 5-8 неделе вынашивания, поэтому важно именно в этот период оградить будущую мать от различных негативных воздействий. Если в это время беременности произошел какой-то малейший сбой в организме – это может отразиться на главном органе ребенка. Определенные заболевания, которыми переболела женщина на протяжении всего срока ожидания малыша, могут спровоцировать порок сердца у плода, что будет видно на Узи.
Опасные болезни:
- скарлатина;
- свинка;
- корь;
- краснуха.
Эти заболевания для любой беременной женщины очень опасны, и если все-таки подобный недуг поразил будущую мать, чаще врачи рекомендуют вынашивание прервать. Кроме того, есть еще много факторов, которые могут вызвать такие отклонения у эмбриона.
Частые причины:
- Наследственный фактор.
- Заболевания хронического течения.
- Инфекционные недуги.
- Влияние медикаментозных средств.
- Излучение радиоактивное.
- Вредные привычки.
- Расстройство обменных процессов, связанных с гормонами и другими веществами.
- Неправильный рацион.
Все эти факторы связаны с самой беременной. Кроме того, гипоксия плода тоже оказывает негативное воздействие на эмбрион. Ученые высказали теорию о том, что дефекты хромосом также приводят к порокам сердца малышей, а еще – вредное влияние окружающей среды. Лекарства, принимаемые будущими мамами длительный период, могут отразиться на сердце плода.
Какие медикаменты могут повлиять:
- транквилизаторы;
- антибактериальные препараты;
- гормональные средства;
- медикаменты противовирусного действия.
Многие женщины не способны забеременеть самостоятельно и прибегают к помощи экстракорпорального оплодотворения. Процесс подготовки к этой манипуляции подразумевает прием большого количества лекарственных средств, гормональных или противовирусных, что в будущем негативно отражается на здоровье малыша и может спровоцировать нарушения в сфере сердечно-сосудистой системы.
Наличие у будущих матерей таких инфекций как уреаплазмоз, цитомегаловирус, вирус герпеса, лейкоплазмоз или вирус Коксаки влияет на развитие плода негативно, приводя к большому количеству патологий. Они являются самыми опасными факторами, провоцирующими пороки сердца малыша. Заболевания могут протекать бессимптомно, когда больные не подозревают об их существовании в своем организме, что еще больше ухудшает ситуацию. Выявить такие вирусные инфекции можно только с помощью специальных анализов, а лечению они не поддаются – есть возможность лишь снизить их активность.
Помимо этих болезней есть еще много разновидностей состояний, не изученных до конца, и их воздействие на организм будущей матери и эмбриона неизвестно. Вирус Коксаки представляет собой именно такой недуг, видов его масса, а симптомы проявляются слабо. Влияние подобного заболевания нередко приводит к прерыванию беременности и другим плачевным фактам.
Если говорить конкретно о пороках, то вирусы провоцируют крайне тяжелые нарушения, это связано с тем, что подобные недуги воздействуют на формирование сердца в важный период, когда длится процесс дифференциации клеток. Это ведет к сложным дефективным изменениям в строении органа. Взяв в пример 8 беременных женщин, не пролечивших подобные болезни, и у 6-ти из них родятся дети с анатомическими нарушениями в левых частях сердца, на которые в будущем приходится наибольшая нагрузка.
Диагностика
 Исследование всех аспектов патологии до наступления родов является главным моментом в решении вопроса о методиках терапии. Состояние малыша при рождении полностью зависит от точности диагностических мероприятий и действий врачей. Что делать при пороке сердца у плода при беременности – решают врачи.
Исследование всех аспектов патологии до наступления родов является главным моментом в решении вопроса о методиках терапии. Состояние малыша при рождении полностью зависит от точности диагностических мероприятий и действий врачей. Что делать при пороке сердца у плода при беременности – решают врачи.
Способы обследования:
- ультразвуковой метод изучения сердцебиения и структуры органа;
- эхокардиография;
- генетическое кариотипирование (очень редко).
Точно поставить такой диагноз доктор может сразу после прохождения женщиной УЗИ. Благодаря тому, что этот метод усовершенствовался, выявить подобный плодовый дефект можно на раннем сроке вынашивания, в 14-15 недель. Когда будущая мать пропускает эту процедуру на положенном сроке, необходимо провести ее на более позднем этапе, в 18-20 недель. Именно в это время медикам доступны все нарушения кардиального типа. Важно, чтобы порок сердца плода на УЗИ изучался опытным доктором, который сможет сделать прицельную диагностику, изучив подробности патологии.
Если подобные отклонения у малыша подтвердились, паниковать не нужно, это только ухудшит здоровье ребенка. Главное – своевременно проводить ультразвуковое исследование на более поздних сроках вынашивания, чтобы стало понятно, как происходит сокращение миокарда, накапливается ли жидкость в области перикарда. Такие отклонения обычно свидетельствуют о внутриутробной инфекции, но их можно устранить с помощью медикаментозных средств до наступления родов.
Когда нарушения сердца имеют органическое происхождение, то диагностировать их тоже не составит труда, а лечить необходимо в условиях стационара, под контролем врача-кардиолога. Эхокардиография назначается беременным пациентам уже на третьем триместре вынашивания, в 33-34 недели. Данная процедура позволяет медикам на момент родоразрешения понять, каковы анатомические особенности порока.
 Некоторые разновидности патологий возникают по причине хромосомных мутаций, тогда нужно проводить генетическое кариотипирование. Такая процедура является инвазивной, и цель подобного исследования заключается в изучении клеток плода, но врачи прибегают к ней только в крайне редких случаях. Более 50% всех тяжелых пороков у малышей в утробе протекают совместно с болезнью Дауна. Такая ситуация нередко заканчивается прерыванием беременности, врач посоветует женщине сделать аборт. Эти малыши появляются на свет в тяжелом состоянии, они не смогут перенести оперативное вмешательство, да и наркоз им вводить тоже опасно.
Некоторые разновидности патологий возникают по причине хромосомных мутаций, тогда нужно проводить генетическое кариотипирование. Такая процедура является инвазивной, и цель подобного исследования заключается в изучении клеток плода, но врачи прибегают к ней только в крайне редких случаях. Более 50% всех тяжелых пороков у малышей в утробе протекают совместно с болезнью Дауна. Такая ситуация нередко заканчивается прерыванием беременности, врач посоветует женщине сделать аборт. Эти малыши появляются на свет в тяжелом состоянии, они не смогут перенести оперативное вмешательство, да и наркоз им вводить тоже опасно.
Лечение
Несмотря на степень тяжести порока, ребенку необходимо делать операцию. Только таким способом можно исправить дефект. Если малыш родился с крайне серьезными нарушениями сердца, то хирургическое вмешательство производится в первые часы его жизни или дни. Поскольку главный орган постоянно растет, вместе со всем телом, некоторые нарушения строения сердца можно устранить только после достижения маленьким пациентом полового созревания. Если отложить операцию нет возможности, то ее проводят немедленно, а по прошествии нескольких лет делают еще одну. Иногда, если дефект при пороке диагностируется как нарушения межжелудочковой перегородки, то через определенный период перегородка самостоятельно закроется.
После хирургического вмешательства обычно назначают ребенку антибактериальные средства, что необходимо для профилактики. Такие мероприятия связаны с тем, что инфекционные патологии способны поражать сердце, внутренний слой органа, клапаны и эндокард. Пока лечение не завершено полностью, малышам противопоказаны активные игры, чтобы повышенные нагрузки не оказывали негативного влияния на сердечные клапаны.
Профилактика
Планирование беременности является одним из самых надежных методов профилактики. Сегодня мало кто готовится к этому ответственному шагу, обычно ребенок получается случайно. Многие родители надеются на свое здоровье и считают, что если они чувствуют себя хорошо, то и проблем с вынашиванием малыша не будет.
В связи с тем, что формирование сердца происходит в первом триместре беременности, а именно на 5-8 неделе, то особое внимание необходимо уделить конкретно этому периоду.
 Зачастую женщины еще не знают, что они ждут ребенка. Пятая неделя срока особенно важна, так как в этот период происходят процессы разделения всех отделов органа. Любое, даже малейшее нарушение этой программы способно привести к дефектам формирования сердца. Воздействовать таким образом может даже одна принятая таблетка или выпитая рюмка алкоголя.
Зачастую женщины еще не знают, что они ждут ребенка. Пятая неделя срока особенно важна, так как в этот период происходят процессы разделения всех отделов органа. Любое, даже малейшее нарушение этой программы способно привести к дефектам формирования сердца. Воздействовать таким образом может даже одна принятая таблетка или выпитая рюмка алкоголя.
Если беременность запланирована, то следует соблюдать определенные рекомендации.
Методы профилактики:
- Питание должно быть полезным и правильным, включать в себя фрукты, овощи, нежирное мясо, кисломолочные продукты. Необходимо убрать из рациона жирные и жареные блюда, а также копчености и фастфуд.
- Ежедневные прогулки по улице, продолжительность которых составляет не менее 3 часов.
- Регулярное посещение медицинских учреждений для планового обследования.
- Исключить чрезмерные нагрузки физического и эмоционального характера.
- Полный отказ от вредных привычек в виде употребления спиртного, курения.
Женщина, которая хочет родить здорового малыша просто обязана следить за своим образом жизни и оградить себя от любого вредного воздействия.
Порок сердца у плода при беременности выявляется часто, но есть методики, позволяющие устранить этот дефект. Однако не стоит забывать, что случаи летального исхода тоже наблюдаются, даже после проведения своевременного оперативного вмешательства. Если при вынашивании ребенка обнаружилась подобная патология, то следует серьезно подойти к решению этого вопроса и соблюдать все назначения и рекомендации лечащего доктора. Лечение во время беременности и правильные действия медиков сразу после родов позволяют надеяться на благоприятный исход и полное выздоровление малыша. В большинстве случаев такие дети вырастают здоровыми, и способны жить нормальной жизнью, не ограничивая себя ни в чем.
Среди заболеваний, не связанных с репродуктивной системой, у беременных чаще всего встречаются болезни сердечно-сосудистой системы, в частности - пороки сердца. Однако благодаря достижениям современной медицины и у них есть шанс выносить и родить здорового ребенка.
Пороком сердца принято называть нарушение работы клапанов этого органа. Клапан представляет собой складку, закрывающую отверстие между камерами и обеспечивающую протекание крови в правильном направлении. Патологическое состояние, или порок сердца возникает при недостаточности или сужении клапана.
При недостаточности створки смыкаются не полностью, оставляя проход открытым. И часть крови возвращается обратно против своего тока, растягивая стенки камер.
При сужении создается препятствие току крови, и сердце вынуждено прикладывать больше усилий.
Когда стеноз и недостаточность развиваются на одном клапане, говорят о комбинированном пороке сердца. Иногда патологический процесс затрагивает несколько клапанов - так называемый сочетанный порок.
При пороках сердце не способно в достаточной мере выполнять свою функцию. Особенно это опасно для беременной женщины, когда нагрузка на сердце увеличивается. Пороки сердца бывают врожденные и приобретенные. Первые, как ясно из названия, дети получают еще в момент внутриутробного развития. Если женщина имеет такой порок, ей во время беременности необходимо тщательное обследование в специализированном стационаре терапевтом, кардиохирургом и акушером-гинекологом. Если при этом имеется еще и недостаточность кровообращения, то, скорее всего, порекомендуют сделать аборт. Имея врожденный порок сердца, женщина должна знать о возможном риске и подготовиться к запланированной беременности, постоянно консультируясь с врачом. Приобретенные пороки сердца в 90% случаев формируются на фоне перенесенного ревматизма. Они могут возникать как до, так и во время беременности. Наиболее часто встречающийся порок - мит-
ральный стеноз - сужение отверстия двустворчатого клапана сердца. Женщинам, болеющим ревматизмом, очень важно планировать беременность. Врач поможет выбрать оптимальное время для зачатия ребенка, выявить степень риска, решить вопрос о возможности продолжении вынашивания ребенка. Возможно относительно благоприятное течение беременности, если ревматический процесс не активен, нет значительных нарушений кровообращения, и ведется правильное лечение.
Обследование будущей мамы с пороком сердца должно включать УЗИ сердца (эхокардиографию), ЭКГ (электрокардиографию), доплерографию. Эти методы безвредны, они не повредят здоровью женщины и ее ребенку. Правильную схему обследования назначает врач.
Относительно хорошо переносят беременность и роды при соответствующем лечении страдающие такими пороками, как дефект межпредсердной или межжелудочковой перегородки, незаращение артериального протока. При некоторых пороках (стеноз устья легочной артерии, тетрада Фалло, коарк-тация аорты и др.) беременность строго противопоказана из-за развития значительных нарушений в системе кровообращения и может повлечь за собой гибель женщины.
На протяжении всего срока ожидания ребенка женщинам с пороками сердца назначается лечение с помощью медикаментозных средств. Оно помогает обеспечить нормальное кровообращение, создать условия для правильного развития плода. Выбор средств и дозировок лечения врач определяет в за-
висимости от выраженности заболевания, срока беременности. Основные препараты: сердечные гли-козиды, сосудорасширяющие, противоаритмиче-ские средства, мочегонные, антиагреганты и антикоагулянты.
На протяжении беременности женщина должна не менее трех раз обратиться в кардиологический стационар для профилактического обследования:
1) на сроке до 12 недель - для решения вопроса о возможности сохранения беременности;
2) в период с 28-й по 32-ю недели - для выявления и профилактики развития возможных осложнений;
3) за 2 недели до родов - с целью подготовки к ним.
При врожденном пороке сердца нужно также помнить, что он может передаваться по наследству, при планировании ребенка в этом случае нужно посетить еще и генетическую консультацию.
То, как будет рожать женщина с пороком сердца, решается индивидуально. Возможны естественные роды. Однако чаще проводится операция кесарево сечение. Проводится эта операция в следующих случаях:
1) если порок сердца сочетается с акушерской патологией: узкий таз, неправильное положение плода в матке, предлежание плаценты и др.;
2) при пороке сердца с выраженными нарушениями кровообращения при недостаточном эффекте медикаментозного лечения;
3) при активном ревматическом процессе.
В некоторых случаях в конце беременности наблюдается резкое увеличение нагрузки на сердце, при этом состояние женщины значительно ухудшается и дальнейшее продолжение вынашивания ребенка может оказаться опасным для нее. Тогда может потребоваться досрочное родоразрешение. Лучше это проводить на сроке 37-38 недель.
Наблюдение за молодой матерью и лечение продолжают и после родов. Назначают препараты, улучшающие деятельность сердца.



