गर्भावस्था के दौरान भ्रूण में हृदय रोग का निदान कैसे किया जाता है? भ्रूण में जन्मजात हृदय रोग
गर्भावस्था महिला शरीर की एक अनूठी स्थिति है, बहुत समय जब वह "दो के लिए रहती है" और "दो के लिए सोचती है।"
दिल के दोष अब तक असामान्य नहीं हैं, लेकिन यह हमेशा गर्भकालीन गर्भावस्था और स्वतंत्र प्रसव के लिए एक contraindication नहीं है। हाल के वर्षों में हृदय दोषों की आवृत्ति में वृद्धि इस तथ्य के कारण नहीं है कि जनसंख्या का स्वास्थ्य बिगड़ रहा है, जैसा कि नैदानिक क्षमताओं के सुधार के साथ है। इसके अलावा, इस समय प्रौद्योगिकियों को सुधारात्मक कार्डियक संचालन की एक किस्म के लिए विकसित किया गया है, जिनमें से कई बचपन में किए जाते हैं। इसलिए, अब सही हृदय रोग के साथ गर्भवती एक सामान्य स्थिति है। हमारे लेख में हम बताएंगे कि गर्भावस्था का सही तरीके से पता कैसे लगाया जाए, गर्भावस्था और प्रसव के दौरान क्या विशेषताएं हैं, साथ ही साथ एक महिला की बीमारी के प्रभाव के बारे में उसके अजन्मे बच्चे के स्वास्थ्य पर भी।
हृदय रोग हृदय और मुख्य (बड़े, बड़े) जहाजों की संरचनाओं की संरचना में एक सतत शारीरिक और कार्यात्मक परिवर्तन है। दिल के दोषों को जन्मजात और अधिग्रहित किया जाता है:
भ्रूण हाइपोक्सिया भ्रूण के ऑक्सीजन भुखमरी की स्थिति है, जिसके प्रभाव में विभिन्न प्रभाव विकसित होते हैं। भ्रूण हाइपोक्सिया आमतौर पर तीव्र और पुरानी है। कार्डियक पैथोलॉजी के मामले में, क्रोनिक भ्रूण हाइपोक्सिया होता है, जो धीरे-धीरे विकसित होता है, लेकिन विघटित हो सकता है और गंभीर परिणाम हो सकता है।
क्रोनिक हाइपोक्सिया के परिणाम हैं:
क्रोनिक हाइपोक्सिया के विघटन के कारण एंटेनल भ्रूण की मृत्यु।
क्या मुझे जन्म लेने वाले बच्चे के लिए किसी प्रकार की परीक्षा और उपचार की आवश्यकता है?
हृदय दोष वाले माताओं के लिए पैदा हुए बच्चों का मूल्यांकन सामान्य नियमों के अनुसार किया जाता है। यदि बच्चे की स्थिति संतोषजनक है, तो वह डिस्चार्ज होने तक मां के साथ सहवास पर हो सकता है।
दृष्टिकोण
एक मुआवजे की स्थिति में, माँ और भ्रूण के लिए रोग का निदान अपेक्षाकृत अनुकूल है, गंभीर हृदय विफलता के साथ, माँ के जीवन के लिए खतरा है। किसी भी मामले में, आपको उपस्थित प्रसूति-स्त्रीरोग विशेषज्ञ और परामर्श हृदय रोग विशेषज्ञ की सिफारिशों को सुनना चाहिए।
हृदय रोग वाली महिलाओं में गर्भावस्था असामान्य नहीं है। एक सुरक्षित पाठ्यक्रम की प्रतिज्ञा और एक उचित दृष्टिकोण में गर्भावस्था की समाप्ति, चिकित्सा सिफारिशों के साथ योजना और अनुपालन। अपना ख्याल रखें और स्वस्थ रहें!
1950 से 1994 तक की अवधि के आंकड़ों का विश्लेषण करने के बाद, विश्व स्वास्थ्य संगठन ने निष्कर्ष निकाला कि 40% से अधिक नवजात शिशुओं की मृत्यु जन्मजात हृदय दोष से जुड़ी थी। पैमाने को महसूस करते हुए, सभ्य दुनिया ने जीवन के साथ असंगत होने वाले दोष वाले शिशुओं के होने की संभावना को कम करने के लिए विभिन्न उपाय करना शुरू कर दिया। ध्यान केंद्रित था।
हृदय रोग के जन्म के पूर्व निदान से भविष्य के माता-पिता को बच्चे के जीवन और स्वास्थ्य के लिए रोग का निदान के बारे में पूरी जानकारी प्राप्त करने की अनुमति मिलती है, बच्चे के जन्म से पहले और बाद में उपचार के विकल्पों के बारे में जानें और इस आधार पर अपने परिवार के हितों में एक निश्चित निर्णय लेते हैं: जन्म के समय के रूप में इसे छोड़ दें और जन्म की प्रतीक्षा करें, या गर्भावस्था को समाप्त करें। । इन मुद्दों की विशाल जटिलता को देखते हुए, माता-पिता को एक कार्डियोलॉजिस्ट, कार्डियक सर्जन, आनुवंशिकीविद्, नियोनेटोलॉजिस्ट से परामर्श करने का अवसर दिया जाना चाहिए। निर्णय किए जाने के बाद, आगे के उपायों की एक योजना विकसित की जाती है: प्रसव का स्थान (एक नियम के रूप में, एक बड़ा प्रसवकालीन केंद्र), प्रसव का तरीका (बच्चे के लिए सबसे अधिक सावधान), शल्य चिकित्सा उपचार की संभावना और समय, उपशामक देखभाल की संभावना।
कुछ मामलों में, कुछ स्थितियों की जन्मपूर्व निदान अंतर्गर्भाशयी उपचार की अनुमति देता है। ट्रांसप्लासेंटल ड्रग थेरेपी भ्रूण में कुछ प्रकार के कार्डियक अतालता के लिए रोगनिदान में सुधार करती है। हृदय की दीवारों के कुछ दोषों या दोषों को ठीक करने के लिए हृदय पर अंतर्गर्भाशयी संचालन की संभावना भी है।
यथोचित रूप से भ्रूण के दिल की संरचना का अनुमान पहले ही लगाया जा सकता है। हालांकि, भ्रूण के दिल की शारीरिक रचना का अध्ययन करने का सबसे अच्छा समय गर्भावस्था के 18-22 सप्ताह हैं। गर्भावस्था के 30 सप्ताह के बाद हृदय की एक अच्छी छवि प्राप्त करना बहुत मुश्किल होता है, क्योंकि भ्रूण का आकार बढ़ जाता है। बेशक, भ्रूण का दिल का अल्ट्रासाउंड रामबाण नहीं है। कुछ असामान्यताएं, जैसे कि भ्रूण अतालता, मायोकार्डिटिस / कार्डियोमायोपैथी, दिल की विफलता, दिल के ट्यूमर बहुत बाद में हो सकते हैं, और हृदय की दीवारों के छोटे दोष, गर्भ में मामूली वाल्व क्षति का पता नहीं लग सकता है।
सभी गर्भवती महिलाओं के लिए भ्रूण के दिल का अल्ट्रासाउंड अनिवार्य है। अध्ययन के दौरान, डॉक्टर भ्रूण के हृदय के एक 4-कक्ष खंड का आकलन करता है। दिल के 4-कक्ष कट-ऑफ की क्लासिक छवि से कोई विचलन डॉपलर विधि के अनिवार्य उपयोग के साथ बढ़ाया इकोकार्डियोग्राफी का कारण होना चाहिए।
विस्तारित इकोकार्डियोग्राफी बच्चों में हृदय संबंधी असामान्यताओं की घटना के लिए अनिवार्य है:
उच्च-गुणवत्ता वाली इकोकार्डियोग्राफी 60 से 80% जन्मजात हृदय दोष (सीएचडी) की पहचान करने की अनुमति देती है। सीएचडी का खुलासा करते समय, भ्रूण के कैरियोटाइप का एक अध्ययन दिखाया गया है, यहां तक कि एक पृथक दोष के साथ, क्रोमोसोमल असामान्यताओं की आवृत्ति 30% तक पहुंच जाती है और सीएचडी और अन्य विकास संबंधी दोषों के संयोजन से 50% तक बढ़ जाती है।
हृदय दोष के तहत इसकी संरचना (वाल्व या दीवारों के विभिन्न दोष) में उल्लंघन को समझते हैं, जिससे हृदय की विफलता हो सकती है। दिल की विफलता - अपने मुख्य कार्य को करने के लिए हृदय की क्षमता को कम करना - अंगों को रक्त और ऊतकों की आपूर्ति करना। नतीजतन, शरीर ऑक्सीजन की कमी से ग्रस्त है। दिल की संरचना में सभी उल्लंघन दो बड़े समूहों में विभाजित हैं:
- जन्मजात हृदय दोष (सीएचडी) - दोष जन्मपूर्व अवधि में रखा गया है, जो मुख्य रूप से मायोसियम की दीवारों को प्रभावित करता है।
- हृदय रोग का अधिग्रहण - दोष अक्सर दिल के वाल्वुलर तंत्र की संरचना की चिंता करता है।
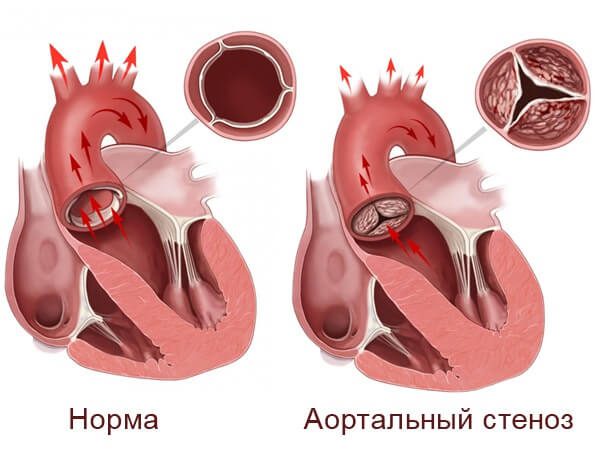
उपचार अपने कार्यों से निपटने के लिए हृदय की क्षमता पर निर्भर करता है। यदि ऐसा नहीं होता है, तो सर्जरी निर्धारित है। एक सफल परिणाम के साथ, हृदय समारोह को पूरी तरह से बहाल करना और दिल की विफलता से बचना संभव है।
क्या हृदय की संरचना में दोष के साथ गर्भावस्था की योजना बनाना संभव है
25-50% तक रक्त की मात्रा में वृद्धि के कारण सहित कई शारीरिक कारणों से, गर्भावस्था के दौरान दिल उच्च गति पर काम करता है। दिल की संरचना में कोई दोष होने के कारण, इस बारे में भूलना असंभव है, एक स्वस्थ बच्चे को जन्म देने की योजना बनाना और अपने स्वयं के स्वास्थ्य को कमजोर नहीं करना है। कई हृदय दोष स्पर्शोन्मुख हैं, और एक व्यक्ति उनके बारे में नहीं जान सकता है, इसलिए एक प्रसूति-स्त्री रोग विशेषज्ञ शायद आपको एक इलेक्ट्रोकार्डियोग्राम और दिल के अल्ट्रासाउंड का उल्लेख करेगा।
गर्भावस्था की योजना के लिए जिम्मेदार रूप से, एक लड़की गर्भाधान से पहले अपने दम पर अपने दिल की स्थिति की जांच कर सकती है। यह विशेष रूप से उपयोगी है अगर हृदय प्रणाली से कोई शिकायत हो:
- सांस की तकलीफ;
- दिल की धड़कन;
- थकान में वृद्धि;
- सूजन।

लोगों के भारी बहुमत (90%) में, अधिग्रहित हृदय रोग गठिया की जटिलता के रूप में विकसित होता है, इस निदान के साथ रोगियों के लिए हृदय की स्थिति की निगरानी विशेष रूप से आवश्यक है। गर्भावस्था जबकि निष्क्रिय रुमेटी प्रक्रिया की अवधि के लिए योजना बनाना महत्वपूर्ण है।
दिल की स्थिति की निगरानी का मुख्य तरीका अल्ट्रासाउंड, सहायक - ईसीजी है। आधुनिक प्रसूति स्त्रीरोग विज्ञान हृदय रोग से पीड़ित महिलाओं में गर्भावस्था के जोखिम को कम करने के कई तरीके हैं।
ऐसा करने के दो मुख्य तरीके हैं:
- गर्भाधान के इष्टतम समय की योजना बनाना - रोगी की स्थिति का आकलन करने के बाद, एक सिफारिश दी जाती है कि गर्भवती होने के लिए कौन सी अवधि बेहतर है।
- अनियोजित गर्भावस्था के मामले में, डॉक्टर जोखिमों का आकलन कर सकते हैं और गर्भावस्था को बचाने या इसे बाधित करने की सलाह दे सकते हैं।
एक सफल हृदय शल्य चिकित्सा के बाद, एक महिला को एक वर्ष के लिए गर्भवती होने की सिफारिश नहीं की जाती है, लेकिन फिर रोग का निदान बहुत अनुकूल है। हालांकि, प्रत्येक मामले में, इस मुद्दे को डॉक्टर से हल किया जाना चाहिए।
कई जटिल विकृति के साथ, मातृ मृत्यु का जोखिम बहुत अधिक है - 40-70% मामलों में। ऐसे राज्यों में:
- फुफ्फुसीय धमनी के मुंह का स्टेनोसिस;
- फैलोट का टेट्राड;
- महाधमनी का समन्वय;
- दूसरों की संख्या।
इन शर्तों के तहत, डॉक्टर गर्भवती होने की सलाह नहीं देते हैं और मौजूदा गर्भावस्था को बाधित करने पर जोर देते हैं। यदि रक्त परिसंचरण बिगड़ा नहीं है, तो गर्भावस्था और हृदय दोष संगत हो सकते हैं। लेकिन इन विकारों को जितना अधिक स्पष्ट किया जाता है, उतने ही सक्रिय रुमेटी प्रक्रिया होती है, उतनी ही अधिक उम्मीद मां और भ्रूण के लिए जोखिम होती है।
गर्भावस्था की सूक्ष्मता
गर्भावस्था के दौरान हृदय की संरचना में जन्मजात दोषों की अपनी विशेषताएं होती हैं, इसलिए, इन मामलों में से प्रत्येक में डॉक्टर यह सुनिश्चित करने के लिए एक विशेष तरीके से कार्य करेंगे कि भ्रूण और गर्भवती मां सबसे सुरक्षित हैं।
हृदय की संरचना के नौ सबसे सामान्य दोषों के साथ गर्भावस्था की कुछ विशेषताएं तालिका में प्रदर्शित की गई हैं।
| आलिंद सेप्टल दोष | |
|---|---|
| पैथोलॉजी की सुविधा | सबसे आम दोष। |
| संचार की गतिशीलता | सुनते समय स्पर्शोन्मुख प्रवाह विशिष्ट, सिस्टोलिक बड़बड़ाहट है। गंभीर फुफ्फुसीय उच्च रक्तचाप एक दुर्लभ वस्तु है। |
| गर्भावस्था का कोर्स | पल्मोनरी हाइपरटेंशन से आइसेन्जेनर सिंड्रोम का खतरा बढ़ जाता है और मातृ मृत्यु का खतरा होता है। फुफ्फुसीय उच्च रक्तचाप के बिना, बच्चे के जन्म की अवधि सामान्य रूप से आगे बढ़ती है। |
| भ्रूण पर प्रभाव | 15% मामलों में, एक बच्चे का जन्मजात हृदय दोष संभव है। |
| पल्मोनरी हाइपरटेंशन, ईसेनमेंजर सिंड्रोम के साथ ही डॉक्टर को समान रणनीति निर्धारित करता है। इसके बिना, गर्भावस्था हमेशा की तरह आयोजित की जाती है। | |
| इंटरवेंट्रिकुलर सेप्टम (वीएसडी) का दोष | |
| पैथोलॉजी की सुविधा | - |
| संचार की गतिशीलता | दिल की विफलता के कई दोष दोष के आकार पर निर्भर करते हैं। |
| गर्भावस्था का कोर्स | एक नियम के रूप में, दोष का सर्जिकल उन्मूलन, हृदय के काम के लिए पूरी तरह से क्षतिपूर्ति करता है। फुफ्फुसीय उच्च रक्तचाप के बिना, ले जाने की प्रक्रिया खतरे में नहीं है। अन्यथा, ईसेनमेंजर सिंड्रोम संभव है। |
| भ्रूण पर प्रभाव | 22% मामलों में, एक बच्चे में जन्मजात हृदय दोष होने की संभावना है। |
| गर्भावस्था की विशेषता | पल्मोनरी हाइपरटेंशन को आइसेन्जेनर सिंड्रोम के समान उपायों की आवश्यकता होती है। अन्य मामलों में, प्रसूति संबंधी रणनीति आम है, लेकिन संक्रामक एंडोकार्डिटिस को रोकने के लिए ध्यान दिया जाता है। |
| धमनी वाहिनी खोलें | |
| पैथोलॉजी की सुविधा | सर्जिकल सुधार के लिए पूरी तरह से उत्तरदायी, इसलिए, गर्भवती महिलाओं में दुर्लभ है, हालांकि यह सबसे आम दोष हुआ करता था। |
| संचार की गतिशीलता | इस स्थिति में रक्त प्रवाह इंटरवेंट्रिकुलर सेप्टम के दोष के समान है। |
| गर्भावस्था का कोर्स | - |
| भ्रूण पर प्रभाव | 10-15% मामलों में एक बच्चे में जन्मजात दोष संभव है। |
| गर्भावस्था की विशेषता | - |
| महाधमनी का समन्वय | |
| पैथोलॉजी की सुविधा | दोष अक्सर द्विध्रुवीय महाधमनी वाल्व और सेरेब्रल धमनियों के पेशी धमनीविस्फार के साथ मिलकर कार्य करता है। |
| संचार की गतिशीलता | निचले शरीर में रक्त परिसंचरण बिगड़ा हुआ है। उल्लेखनीय रूप से सिस्टोलिक रक्तचाप में वृद्धि हुई है। |
| गर्भावस्था का कोर्स | एक नियम के रूप में, दोष गर्भावस्था को रोकता नहीं है, दुर्लभ मामलों को छोड़कर जब हृदय की विफलता होती है। महाधमनी विच्छेदन का खतरा बढ़ जाता है। |
| भ्रूण पर प्रभाव | 20% मामलों में, बच्चे की जन्मजात विकृति संभव है। नाल में बिगड़ा हुआ रक्त परिसंचरण अंतर्गर्भाशयी विकास मंदता के साथ भरा हुआ है। |
| गर्भावस्था की विशेषता | डॉक्टर के मुख्य प्रयासों का उद्देश्य महाधमनी विच्छेदन को रोकना है (हृदय दोष वाली महिला को एंटीहाइपरटेंसिव ड्रग्स के साथ इलाज किया जाना चाहिए) और संक्रामक एंडोकार्डिटिस। |
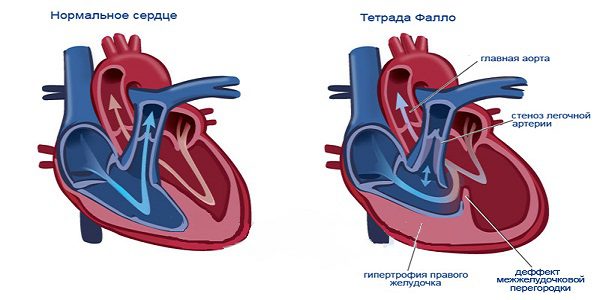
| पैथोलॉजी की सुविधा | सायनोसिस से जुड़े दोषों में सबसे आम है। इसमें चार विकार शामिल हैं: फुफ्फुसीय छिद्र का स्टेनोसिस, सही वेंट्रिकुलर टिप ट्रॉफी, 6 प्रमुख वेंट्रिकुलर सेप्टल दोष, महाधमनी विकृति। |
| संचार की गतिशीलता | रक्त परिसंचरण के बड़े चक्र में ऑक्सीजन में रक्त खराब होता है। सही वेंट्रिकल बड़ा हुआ है। |
| गर्भावस्था का कोर्स | फालो की नोटबुक के साथ गर्भवती महिलाओं को शायद ही कभी पाया जाता है - वे या तो सर्जिकल सुधार से गुजरते हैं या वे प्रसव की उम्र तक जीवित नहीं रहते हैं। यहां तक कि अगर गर्भवती होने से पहले गर्भवती मां को सामान्य महसूस हुआ, तो हृदय की विफलता के साथ गर्भपात होता है। |
| भ्रूण पर प्रभाव | 15-20% मामलों में एक बच्चे में जन्मजात दोष संभव है। ऑक्सीजन की कमी के कारण भ्रूण के विकास में देरी का खतरा बढ़ जाता है। |
| गर्भावस्था की विशेषता | ऑक्सीजन की कमी की भरपाई ऑक्सीजन इनहेलेशन द्वारा की जाती है। डॉक्टर परिसंचारी रक्त की मात्रा की निगरानी करता है, और महिला को इसकी गिरावट को रोकने के लिए सिफारिशें मिलती हैं। |
| महाधमनी वाल्व स्टेनोसिस | |
| पैथोलॉजी की सुविधा | जन्मजात या अधिग्रहण हो सकता है। लक्षण तब होते हैं जब दिल आकार में बढ़ता है, अर्थात वयस्कों में। |
| संचार की गतिशीलता | वाल्व के कम उद्घाटन क्षेत्र के कारण, शारीरिक परिश्रम एनजाइना या तीव्र बाएं निलय विफलता का कारण बन सकता है। |
| गर्भावस्था का कोर्स | गंभीर विकृति विज्ञान में, मां की मृत्यु 15% मामलों में होने की संभावना है - ऐसे गर्भावस्था डॉक्टरों को बाधित करने की सलाह देते हैं। |
| भ्रूण पर प्रभाव | मातृ स्वास्थ्य की जटिलताएं उच्च भ्रूण मृत्यु दर से जुड़ी हैं। 20% मामलों में एक जन्मजात दोष संभव है। |
| गर्भावस्था की विशेषता | गंभीर विकृति में, बिस्तर आराम आवश्यक है। खिंचाव स्टॉकिंग्स शिरापरक वापसी को बढ़ावा देते हैं। संक्रामक अन्तर्हृद्शोथ को रोकने के लिए उपायों की आवश्यकता होती है। एक यांत्रिक प्रोस्थेटिक वाल्व वाली महिलाएं रक्त के थक्कों को रोकने के लिए हेपरिन लेती हैं। |
| पल्मोनरी वाल्व स्टेनोसिस | |
| पैथोलॉजी की सुविधा | पिछले विकृति विज्ञान के विपरीत, यह उम्र के साथ प्रगति नहीं करता है। |
| संचार की गतिशीलता | हल्के स्टेनोसिस रोगी को परेशान नहीं करता है, लेकिन शारीरिक परिश्रम के दौरान गंभीर डिस्पेनिया और तेज थकान के साथ। |
| गर्भावस्था का कोर्स | हल्के स्टेनोसिस में, गर्भावस्था भी हल्की होती है, गंभीर मामलों में दिल की विफलता के विकास का खतरा होता है। |
| भ्रूण पर प्रभाव | 20% मामलों में बच्चे की जन्मजात विकृति संभव है। |
| गर्भावस्था की विशेषता | रक्त की मात्रा में एंडोकार्टिटिस और असामान्यताओं को रोकने के लिए मुख्य रणनीति है। दवाओं की अप्रभावीता के मामले में, सर्जिकल हस्तक्षेप का संकेत दिया जाता है - वाल्वुप्लोप्लास्टी या वाल्वुलोटॉमी। |
| मारफान सिंड्रोम | |
| पैथोलॉजी की सुविधा | संयोजी ऊतक के वंशानुगत विकृति। |
| संचार की गतिशीलता | आलिंद फिब्रिलेशन और घनास्त्रता का खतरा बढ़ जाता है। इसकी दीवारों की मोटाई को बदलने के बिना महाधमनी की मात्रा बढ़ाना संभव है, जिससे टूटना हो सकता है। |
| गर्भावस्था का कोर्स | कुछ मामलों में, यह विकृति गर्भावस्था को रोकती नहीं है, लेकिन अगर महाधमनी टूट जाती है, तो मृत्यु की संभावना है। |
| भ्रूण पर प्रभाव | रोग की वंशानुगत प्रकृति के कारण, हृदय की संरचना में समान दोष वाले बच्चे के होने का जोखिम 50% तक पहुंच जाता है। |
| गर्भावस्था की विशेषता | एंडोकार्टिटिस की रोकथाम के अलावा, महाधमनी की दीवारों पर भार को कम करना आवश्यक है। इस उद्देश्य के लिए, बीटा-ब्लॉकर्स निर्धारित हैं। |
| ईसेनमेंजर सिंड्रोम | |
| पैथोलॉजी की सुविधा | अपरिवर्तनीय फुफ्फुसीय उच्च रक्तचाप का कारण बनता है। |
| संचार की गतिशीलता | इस दोष में रक्त परिसंचरण की विशेषताएं महान सर्कल में रक्त की कम ऑक्सीजन संतृप्ति को जन्म देती हैं। नतीजतन, एक प्रतिपूरक तंत्र को ट्रिगर किया जाता है - ऑक्सीजन वाहक, एरिथ्रोसाइट्स की संख्या बढ़ जाती है, जिससे रक्त के थक्कों का खतरा बढ़ जाता है। |
| गर्भावस्था का कोर्स | मातृ मृत्यु के एक उच्च जोखिम के साथ गर्भावस्था के लिए सबसे कम अनुकूल विकृति। परिसंचारी रक्त की मात्रा में उतार-चढ़ाव के कारण इस तरह के हृदय रोग को जन्म देना खतरनाक है। प्रसवोत्तर अवधि में, जोखिम उसी कारण से बना रहता है। |
| भ्रूण पर प्रभाव | भ्रूण के विकास में देरी लगभग अपरिहार्य है। 28% मामलों में, समय से पहले भ्रूण की मृत्यु हो जाती है। |
| गर्भावस्था की विशेषता | इस विकृति के साथ, डॉक्टर गर्भावस्था का नेतृत्व केवल तभी करेगा जब रोगी सपाट रूप से उसे बाधित करने से इनकार कर देगा। इस मामले में, गर्भावस्था आसान नहीं होगी - बिस्तर आराम और विभिन्न संकेतकों की निरंतर निगरानी के साथ। सीज़ेरियन सेक्शन की विधि द्वारा जन्म देना असंभव है - इस तरह के 75% श्रम में एक महिला की मृत्यु के साथ समाप्त होते हैं। |
गर्भावस्था के पाठ्यक्रम और हृदय दोष के साथ बच्चे के जन्म की विशेषताएं पैथोलॉजी के प्रकार और गंभीरता पर बहुत निर्भर हैं। न केवल मां के दिल को खतरा है, बल्कि बच्चे के दिल और विकास को भी खतरा है।
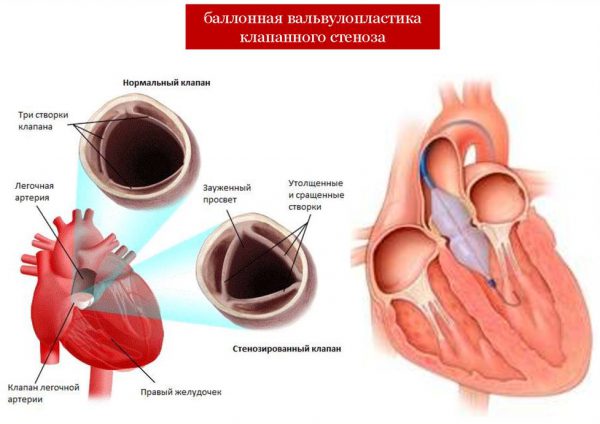
हृदय दोष के साथ श्रम की विशेषताएं
प्रसव में एक महिला में हृदय रोग के साथ प्रसव की ख़ासियत दो मुख्य कारकों पर निर्भर करती है:
- उपाध्यक्ष की किस्में;
- प्रसव से पहले हृदय गतिविधि की क्षतिपूर्ति सुविधाओं की डिग्री।
अक्सर गर्भवती महिलाओं में दोष के साथ प्रसूति वार्ड में जाने की आवश्यकता समय से पहले होती है, अक्सर 37 - 38 सप्ताह तक। यह जन्म की अपेक्षित तिथि से कुछ सप्ताह पहले हृदय पर भार में उल्लेखनीय वृद्धि के कारण है। सौभाग्य से, इस बिंदु पर फल पहले से ही पूरी तरह से बनता है और पैदा होने के लिए तैयार है।
प्रसव या तो प्राकृतिक हो सकता है (कुछ मामलों में बिना प्रयास के), या सिजेरियन सेक्शन द्वारा। प्रसूति-स्त्रीरोग विशेषज्ञ के अलावा, पुनरुत्पादक और हृदय रोग विशेषज्ञ आवश्यक रूप से जन्म की योजना बनाने में शामिल हैं।
![]()
जन्म देने के बाद आराम करना जल्दी होता है
प्रसव न केवल बच्चों के लिए, बल्कि मातृ जीव के लिए भी एक महत्वपूर्ण क्षण है, जन्म के बाद की कई सामान्य शारीरिक प्रक्रियाएं अलग-अलग तरीके से शुरू होती हैं। इस पृष्ठभूमि के खिलाफ, हृदय प्रणाली की समस्याएं खराब हो सकती हैं। परिसंचारी रक्त की मात्रा को कम करने से दिल के काम का समर्थन करने वाली दवाओं के उपयोग की आवश्यकता होती है।
प्रसव के बाद, एक हृदय दोष वाली महिला कम से कम दो सप्ताह तक डॉक्टरों की देखरेख में अस्पताल में बिताती है, और छुट्टी के बाद उसे एक हृदय रोग विशेषज्ञ के पास भेजा जाता है जहां वह रहती है।
केवल हृदय रोग की भरपाई के मामले में स्तनपान संभव है। यदि, जन्म देने के बाद, एक माँ को दवाएं लेनी चाहिए, तो जीडब्ल्यू को छोड़ देना होगा, क्योंकि अधिकांश दवाएं बच्चे को नुकसान पहुंचा सकती हैं।
जन्म के बाद पहले वर्ष में गठिया का जोखिम अधिक होता है, इसलिए इस निदान वाली महिलाओं को विशेष रूप से अपनी स्थिति की निगरानी के लिए सावधान रहना चाहिए।

भविष्य की मां को हृदय दोष के साथ जानना महत्वपूर्ण है।
अक्सर, गर्भावस्था, जिसके लिए, सिद्धांत रूप में, भविष्य की मां की दिल की विफलता के बावजूद, कोई मतभेद नहीं हैं, फिर भी प्रतिकूल रूप से समाप्त हो जाते हैं। यह इस तथ्य के कारण है कि महिलाएं खुद को अपनी स्थिति और गर्भावस्था के दौरान बहाव की अनुमति देती हैं - वे एंटेनाटल क्लीनिक में पर्याप्त रूप से उपस्थित नहीं होते हैं, वे कार्डियोलॉजिस्ट के पास नहीं जाते हैं।
लगभग हमेशा, हृदय रोग के साथ, आप प्रसवपूर्व और प्रसवोत्तर अवधि में प्रभावी चिकित्सीय उपायों की योजना बना सकते हैं ताकि गर्भावस्था एक सुखद मातृत्व में समाप्त हो।
इसके लिए आपको चाहिए:
- सावधानी से गर्भाधान की योजना बनाएं, दुर्घटनाओं से बचें;
- गर्भावस्था के कार्डियोलॉजिस्ट की योजना में शामिल, अग्रिम में आगामी अवधि के सभी संभावित सूक्ष्मता का पता लगाएं;
- जन्मजात हृदय रोग के मामले में, आनुवांशिकता को गर्भावस्था की योजना में शामिल होना चाहिए ताकि हृदय की समस्याओं की संभावना का अनुमान लगाया जा सके;
- नींद, पोषण, शारीरिक गतिविधि के बारे में डॉक्टर की सिफारिशों का अनुपालन स्वस्थ बच्चे को जन्म देने और देने में मदद करेगा;
- यहां तक कि अगर ऐसा लगता है कि डॉक्टरों को उन्हें देखने के लिए बहुत बार और कई नैदानिक प्रक्रियाओं से गुजरना पड़ता है, तो हृदय रोग एक ऐसी स्थिति है जब किसी महत्वपूर्ण चीज़ को याद करने की तुलना में अत्यधिक सतर्कता बरतना बेहतर होता है।
दिल के दोष के साथ एक माँ के बच्चे को जीवन के पहले वर्षों में विभिन्न पैथोलॉजी को बाहर करने के लिए सावधानीपूर्वक अवलोकन की आवश्यकता होती है, उदाहरण के लिए, एक खुली अंडाकार खिड़की, जो कुछ मामलों में जन्म के बाद नहीं बढ़ती है।
दिल की बीमारियाँ सबसे खतरनाक हैं, और जब बच्चों की बात आती है, तो प्रैग्नेंसी बेहद निराशाजनक हो सकती है। विकास के प्रारंभिक चरण में ऐसी बीमारी का पता लगाना हमेशा संभव नहीं होता है, इसलिए, रोग प्रक्रिया गंभीर रूप से आगे बढ़ती है और गंभीर परिणाम का कारण बनती है। बच्चे को ले जाना अक्सर कुछ कठिनाइयों के साथ होता है, बच्चे के मुख्य अंग के साथ समस्याएं अक्सर सामने आती हैं। भ्रूण में गर्भावस्था के दौरान हृदय रोग को एक घातक बीमारी माना जाता है, लेकिन दवा इन बच्चों की मदद कर सकती है।
दिल की संरचना अद्वितीय है, अंग में मांसपेशियों के ऊतक होते हैं, जो शरीर की धमनियों के माध्यम से रक्त पंप करने के लिए लगातार कम होता है। सामान्य रक्त परिसंचरण सभी शरीर प्रणालियों की पूर्ण गतिविधि के लिए सभी स्थितियों का निर्माण करता है। यदि यह प्रक्रिया विफल हो जाती है, तो अंगों को ऑक्सीजन और अन्य पोषक तत्वों की डिलीवरी बाधित हो जाती है, जिससे विभिन्न विकृति हो जाती है। दिल को चार कैमरों से विभाजित किया गया है। ऊपरी दो खंडों को एट्रिया कहा जाता है, और निचले खंडों को निलय कहा जाता है। रक्त पहले अटरिया में बहता है, और फिर वेंट्रिकुलर गुहा में, और केवल वहाँ से हृदय वाल्वों में प्रवाहित होता है, जो चार भी होते हैं, फिर मुख्य धमनियों में।
मुख्य अंग का कोई जन्मजात विकृति भ्रूण की बिगड़ा हुआ अंतर्गर्भाशयी विकास के परिणामस्वरूप एक गंभीर समस्या है। रोग उनके जन्म के तुरंत बाद बच्चों में प्रकट हो सकता है, और कभी-कभी लक्षण पूरी तरह से बच्चे की एक निश्चित उम्र तक अनुपस्थित होते हैं। रोग अपने आप में एक संरचनात्मक दोष है जो मुख्य अंग, उसके वाहिकाओं और वाल्व तंत्र के क्षेत्र में होता है। आंकड़े बताते हैं कि गर्भावस्था के दौरान एक हृदय रोग एक हजार जन्मों में से 7-8 मामलों में भ्रूण में पाया जाता है। हालांकि दुखद यह लग सकता है, लेकिन यह पैथोलॉजी है जो शिशुओं में मृत्यु का सबसे लगातार कारण है।
इस तरह की बीमारियां बहुत विविध हैं, रोग का निदान और उपचार की विधि उनकी विविधता पर निर्भर करती है।

वर्तमान में, दवा एक बच्चे में और गर्भ में भ्रूण में हृदय दोष की एक हजार से अधिक किस्मों को जानती है। इस तरह की बीमारी के रूप के आधार पर, जन्म के समय बच्चों की त्वचा की छाया में परिवर्तन को अलग किया जाता है। यदि बच्चे में फैलॉट टट्राड है, फेफड़ों की धमनियों में छेद का संलयन, फुफ्फुसीय धमनी या महाधमनी शाखा के ट्रंक की गलत स्थिति है, तो बच्चे की त्वचा, विशेष रूप से मुंह, कान और शरीर में, जन्म के समय नीला हो जाएगा। इसके अलावा, इस तरह की अभिव्यक्तियों को देखा जा सकता है और जब बच्चे को स्तनपान कराती है या रोती है।
भ्रूण के सफेद हृदय रोग का कहना है कि यह बच्चा जन्म के समय पीला हो जाएगा। आगे, पुरानी अवधि में, इन रोगियों की उंगलियों और पैर की उंगलियां ठंडी हो सकती हैं। यदि हृदय क्षेत्र में दोष के रूप में गर्भावस्था इस तरह के एक गंभीर विकृति के साथ होती है, तो यह आमतौर पर एक नियोजित अल्ट्रासाउंड पर पता लगाया जाता है - डॉक्टर भ्रूण के मुख्य अंग के काम में शोर सुनता है। यह रोग लक्षणों की उपस्थिति के बिना हो सकता है, लेकिन जब बच्चा 10 साल का होता है, तो रोग खुद को घोषित करता है, एक छोटे से व्यक्ति को सामान्य रूप से रहने की अनुमति नहीं देता है।
विकास के कारण
भ्रूण के हृदय का गठन 5-8 सप्ताह के गर्भ में होता है, इसलिए यह इस अवधि के दौरान है कि गर्भवती मां को विभिन्न नकारात्मक प्रभावों से बचाने के लिए महत्वपूर्ण है। यदि गर्भावस्था के इस समय में शरीर में कोई मामूली गड़बड़ थी - तो यह बच्चे के मुख्य अंग को प्रभावित कर सकता है। एक बच्चे के इंतजार के दौरान एक महिला को होने वाली कुछ बीमारियां भ्रूण में हृदय रोग का कारण बन सकती हैं, जैसा कि अल्ट्रासाउंड स्कैन पर देखा जाएगा।
खतरनाक बीमारियाँ:
- लाल बुखार;
- गलसुआ;
- खसरा;
- रूबेला।
ये बीमारियां किसी भी गर्भवती महिला के लिए बहुत खतरनाक होती हैं, और यदि, फिर भी, भविष्य की मां ने इसी तरह की बीमारी का सामना किया, तो डॉक्टर अक्सर गर्भपात की सलाह देते हैं। इसके अलावा, कई और कारक हैं जो भ्रूण में इस तरह के विचलन का कारण बन सकते हैं।
सामान्य कारण:
- वंशानुगत कारक।
- पुराने पाठ्यक्रम के रोग।
- संक्रामक रोग।
- दवाओं का प्रभाव।
- विकिरण रेडियोधर्मी है।
- बुरी आदतें।
- हार्मोन और अन्य पदार्थों से जुड़ी चयापचय प्रक्रियाओं की गड़बड़ी।
- गलत आहार
ये सभी कारक सबसे अधिक गर्भवती से जुड़े हैं। इसके अलावा, भ्रूण के हाइपोक्सिया का भी भ्रूण पर नकारात्मक प्रभाव पड़ता है। वैज्ञानिकों ने यह सिद्धांत व्यक्त किया है कि गुणसूत्रों में दोष शिशुओं में हृदय दोष के साथ-साथ पर्यावरण के हानिकारक प्रभावों को भी जन्म देता है। लंबे समय तक गर्भवती माताओं द्वारा ली गई दवाएं भ्रूण के दिल को प्रभावित कर सकती हैं।
क्या दवाएं प्रभावित कर सकती हैं:
- प्रशांतक;
- जीवाणुरोधी दवाओं;
- हार्मोनल एजेंट;
- एंटीवायरल ड्रग्स।
कई महिलाएं अपने दम पर गर्भवती नहीं हो पाती हैं और इन विट्रो फर्टिलाइजेशन की मदद लेती हैं। इस हेरफेर की तैयारी की प्रक्रिया में बड़ी संख्या में ड्रग्स, हार्मोनल या एंटीवायरल शामिल हैं, जो भविष्य में बच्चे के स्वास्थ्य पर प्रतिकूल प्रभाव डालते हैं और कार्डियोवास्कुलर सिस्टम के क्षेत्र में उल्लंघन को भड़काने कर सकते हैं।
यूरियाप्लाज्मोसिस, साइटोमेगालोवायरस, हर्पीज वायरस, ल्यूकोप्लास्मोसिस या कॉक्ससेकी वायरस जैसी माताओं के भविष्य के संक्रमणों की उपस्थिति भ्रूण के विकास को नकारात्मक रूप से प्रभावित करती है, जिससे बड़ी संख्या में विकृति होती है। वे बच्चे के दिल के दोष को भड़काने वाले सबसे खतरनाक कारक हैं। जब रोगी अपने शरीर में अपने अस्तित्व से अनजान होते हैं, तो रोग स्पर्शोन्मुख हो सकता है, जो स्थिति को और अधिक बढ़ा देता है। ऐसे वायरल संक्रमण की पहचान करने के लिए केवल विशेष परीक्षणों की मदद से संभव है, और उनका इलाज नहीं किया जा सकता है - केवल उनकी गतिविधि को कम करना संभव है।
इन बीमारियों के अलावा, अभी भी कई प्रकार की स्थितियां हैं जिनका अध्ययन अंत तक नहीं किया गया है, और भविष्य की मां और भ्रूण के जीवों पर उनका प्रभाव अज्ञात है। कॉक्ससेकी वायरस सिर्फ एक ऐसी बीमारी है, इसके प्रकार बड़े पैमाने पर होते हैं, और लक्षण हल्के होते हैं। इस बीमारी के प्रभाव से अक्सर गर्भपात और अन्य दुर्भाग्यपूर्ण तथ्य सामने आते हैं।
दोषों के बारे में विशेष रूप से बोलते हुए, वायरस बेहद गंभीर उल्लंघन करते हैं, यह इस तथ्य के कारण है कि इस तरह की बीमारियां एक महत्वपूर्ण अवधि में हृदय के गठन को प्रभावित करती हैं जब कोशिका भेदभाव की प्रक्रिया चलती है। इससे अंग की संरचना में जटिल दोषपूर्ण परिवर्तन होते हैं। एक उदाहरण के रूप में लेते हुए 8 गर्भवती महिलाएं जो इस तरह की बीमारियों का इलाज नहीं करती हैं, और उनमें से 6 दिल के बाएं हिस्सों में शारीरिक विकारों वाले बच्चों को जन्म देंगी, जो भविष्य में सबसे बड़ा बोझ होगा।
निदान
 प्रसव से पहले पैथोलॉजी के सभी पहलुओं का अध्ययन चिकित्सा के तरीकों पर निर्णय लेने का मुख्य बिंदु है। जन्म के समय बच्चे की स्थिति पूरी तरह से डॉक्टरों के नैदानिक उपायों और कार्यों की सटीकता पर निर्भर करती है। गर्भावस्था के दौरान भ्रूण में हृदय रोग के साथ क्या करना है - डॉक्टर तय करते हैं।
प्रसव से पहले पैथोलॉजी के सभी पहलुओं का अध्ययन चिकित्सा के तरीकों पर निर्णय लेने का मुख्य बिंदु है। जन्म के समय बच्चे की स्थिति पूरी तरह से डॉक्टरों के नैदानिक उपायों और कार्यों की सटीकता पर निर्भर करती है। गर्भावस्था के दौरान भ्रूण में हृदय रोग के साथ क्या करना है - डॉक्टर तय करते हैं।
सर्वेक्षण के तरीके:
- दिल की धड़कन और अंग संरचना का अध्ययन करने की अल्ट्रासाउंड विधि;
- इकोकार्डियोग्राफी;
- आनुवांशिक कर्योटाइपिंग (बहुत दुर्लभ)।
महिला के अल्ट्रासाउंड स्कैन से गुजरने के तुरंत बाद डॉक्टर इस तरह का निदान कर सकता है। इस तथ्य के कारण कि इस पद्धति में सुधार हुआ है, 14-15 सप्ताह में, गर्भधारण की प्रारंभिक अवधि में एक समान फल दोष की पहचान करना संभव है। जब अपेक्षित माँ को यह प्रक्रिया उचित समय पर याद आती है, तो 18-20 सप्ताह में इसे बाद के चरण में पूरा करना आवश्यक होता है। यह उस समय था कि हृदय के प्रकार के सभी उल्लंघन डॉक्टरों के लिए सुलभ थे। यह महत्वपूर्ण है कि अल्ट्रासाउंड पर भ्रूण के हृदय रोग का अध्ययन एक अनुभवी चिकित्सक द्वारा किया जाता है, जो पैथोलॉजी के विवरण का अध्ययन करते हुए, एक लक्ष्य निदान कर सकता है।
अगर शिशु में इस तरह की असामान्यताएं पक्की हो गई हैं, तो घबराने की जरूरत नहीं है, इससे बच्चे की सेहत बिगड़ जाएगी। मुख्य बात यह है कि गर्भधारण के बाद के समय में एक अल्ट्रासाउंड परीक्षा करना है ताकि यह स्पष्ट हो जाए कि मायोकार्डियल संकुचन कैसे होता है, क्या तरल पदार्थ पेरिकार्डियल क्षेत्र में जमा होता है। इस तरह के विचलन आमतौर पर अंतर्गर्भाशयी संक्रमण का संकेत देते हैं, लेकिन उन्हें जन्म से पहले दवाओं की मदद से समाप्त किया जा सकता है।
जब हृदय विकार कार्बनिक मूल के होते हैं, तो उनका निदान करना भी मुश्किल नहीं होता है, और हृदय रोग विशेषज्ञ की देखरेख में उन्हें अस्पताल में इलाज करना आवश्यक होता है। इकोकार्डियोग्राफी 33-34 सप्ताह में पहले से ही गर्भधारण की तीसरी तिमाही में गर्भवती रोगियों को दी जाती है। यह प्रक्रिया डॉक्टरों को प्रसव के समय यह समझने की अनुमति देती है कि दोष की शारीरिक विशेषताएं क्या हैं।
 क्रोमोसोमल म्यूटेशन के कारण कुछ प्रकार की विकृति होती है, फिर आपको आनुवंशिक कैरीोटाइपिंग करने की आवश्यकता होती है। यह प्रक्रिया आक्रामक है, और इस अध्ययन का उद्देश्य भ्रूण की कोशिकाओं का अध्ययन करना है, लेकिन डॉक्टर केवल अत्यंत दुर्लभ मामलों में इसका सहारा लेते हैं। डाउन की बीमारी के साथ गर्भ में पल रहे शिशुओं में सभी गंभीर विकृतियों का 50% से अधिक हिस्सा है। यह स्थिति अक्सर गर्भपात में समाप्त होती है, डॉक्टर महिला को गर्भपात कराने की सलाह देगा। ये बच्चे गंभीर स्थिति में पैदा हुए हैं, वे सर्जरी नहीं करवा पाएंगे और एनेस्थीसिया देना भी खतरनाक है।
क्रोमोसोमल म्यूटेशन के कारण कुछ प्रकार की विकृति होती है, फिर आपको आनुवंशिक कैरीोटाइपिंग करने की आवश्यकता होती है। यह प्रक्रिया आक्रामक है, और इस अध्ययन का उद्देश्य भ्रूण की कोशिकाओं का अध्ययन करना है, लेकिन डॉक्टर केवल अत्यंत दुर्लभ मामलों में इसका सहारा लेते हैं। डाउन की बीमारी के साथ गर्भ में पल रहे शिशुओं में सभी गंभीर विकृतियों का 50% से अधिक हिस्सा है। यह स्थिति अक्सर गर्भपात में समाप्त होती है, डॉक्टर महिला को गर्भपात कराने की सलाह देगा। ये बच्चे गंभीर स्थिति में पैदा हुए हैं, वे सर्जरी नहीं करवा पाएंगे और एनेस्थीसिया देना भी खतरनाक है।
इलाज
दोष की गंभीरता के बावजूद, बच्चे को संचालित किया जाना चाहिए। केवल इस तरह से आप दोष को ठीक कर सकते हैं। यदि बच्चे का जन्म दिल के अत्यंत गंभीर विकारों के साथ हुआ है, तो सर्जरी उसके जीवन या दिनों के पहले घंटों में की जाती है। चूंकि मुख्य अंग लगातार बढ़ रहा है, पूरे शरीर के साथ, दिल की संरचना के कुछ उल्लंघन युवा रोगी के यौवन तक पहुंचने के बाद ही समाप्त हो सकते हैं। यदि आप स्थगित करते हैं तो ऑपरेशन संभव नहीं है, तो इसे तुरंत किया जाता है, और कुछ वर्षों के बाद, दूसरा करें। कभी-कभी, यदि विकृति का एक दोष एक इंटरवेंट्रिकुलर सेप्टल विकार के रूप में निदान किया जाता है, तो एक निश्चित अवधि के बाद सेप्टम स्वयं बंद हो जाता है।
सर्जरी के बाद, जीवाणुरोधी एजेंट आमतौर पर बच्चे को निर्धारित किए जाते हैं, जो रोकथाम के लिए आवश्यक है। इस तरह के उपाय इस तथ्य से संबंधित हैं कि संक्रामक विकृति हृदय, अंग की भीतरी परत, वाल्व और एंडोकार्डियम को प्रभावित कर सकती है। जब तक उपचार पूरी तरह से पूरा नहीं हो जाता है, तब तक शिशुओं में सक्रिय खेलों को contraindicated है, ताकि बढ़े हुए भार दिल के वाल्वों पर प्रतिकूल प्रभाव न डालें।
निवारण
गर्भावस्था की योजना रोकथाम के सबसे विश्वसनीय तरीकों में से एक है। आज, कुछ लोग इस महत्वपूर्ण कदम की तैयारी कर रहे हैं, आमतौर पर बच्चा संयोग से प्राप्त होता है। कई माता-पिता अपने स्वास्थ्य पर भरोसा करते हैं और मानते हैं कि अगर वे अच्छा महसूस करते हैं, तो बच्चे को ले जाने में कोई समस्या नहीं होगी।
इस तथ्य के कारण कि हृदय का गठन गर्भावस्था के पहले त्रैमासिक में होता है, अर्थात्, 5-8 सप्ताह पर, फिर विशेष रूप से इस अवधि पर विशेष ध्यान दिया जाना चाहिए।
 अक्सर महिलाओं को अभी भी नहीं पता है कि वे एक बच्चे की उम्मीद कर रहे हैं। कार्यकाल का पांचवां सप्ताह विशेष रूप से महत्वपूर्ण है, क्योंकि इस अवधि के दौरान शरीर के सभी विभागों के अलग होने की प्रक्रियाएं होती हैं। कोई भी, यहां तक कि इस कार्यक्रम का मामूली उल्लंघन हृदय के गठन में दोष पैदा कर सकता है। यहां तक कि एक गोली या शराब का एक शॉट भी इस तरह से काम कर सकता है।
अक्सर महिलाओं को अभी भी नहीं पता है कि वे एक बच्चे की उम्मीद कर रहे हैं। कार्यकाल का पांचवां सप्ताह विशेष रूप से महत्वपूर्ण है, क्योंकि इस अवधि के दौरान शरीर के सभी विभागों के अलग होने की प्रक्रियाएं होती हैं। कोई भी, यहां तक कि इस कार्यक्रम का मामूली उल्लंघन हृदय के गठन में दोष पैदा कर सकता है। यहां तक कि एक गोली या शराब का एक शॉट भी इस तरह से काम कर सकता है।
यदि गर्भावस्था की योजना बनाई गई है, तो आपको कुछ सिफारिशों का पालन करना चाहिए।
रोकथाम के तरीके:
- भोजन स्वस्थ और स्वस्थ होना चाहिए, फल, सब्जियां, दुबला मांस, डेयरी उत्पाद शामिल करें। वसायुक्त और तले हुए खाद्य पदार्थ, साथ ही स्मोक्ड मांस और फास्ट फूड को आहार से निकालना आवश्यक है।
- सड़क पर दैनिक चलता है, जिसकी अवधि कम से कम 3 घंटे है।
- अनुसूचित परीक्षा के लिए चिकित्सा संस्थानों का नियमित दौरा।
- अत्यधिक शारीरिक और भावनात्मक तनाव को दूर करें।
- पीने, धूम्रपान के रूप में बुरी आदतों की अस्वीकृति।
एक महिला जो एक स्वस्थ बच्चे को जन्म देना चाहती है वह बस अपनी जीवन शैली को देखने और किसी भी हानिकारक प्रभाव से खुद को बचाने के लिए बाध्य है।
गर्भावस्था के दौरान भ्रूण में हृदय रोग का अक्सर पता लगाया जाता है, लेकिन इस दोष को खत्म करने की तकनीकें हैं। हालांकि, किसी को यह नहीं भूलना चाहिए कि समय पर शल्य चिकित्सा हस्तक्षेप करने के बाद भी मृत्यु के मामलों को देखा जाता है। यदि बच्चे के जन्म के दौरान ऐसी विकृति का पता चला था, तो आपको इस मुद्दे को गंभीरता से संबोधित करना चाहिए और उपस्थित चिकित्सक के सभी नुस्खे और सिफारिशों का पालन करना चाहिए। गर्भावस्था के दौरान उपचार और प्रसव के तुरंत बाद चिकित्सकों की सही कार्रवाई हमें एक अनुकूल परिणाम और बच्चे की पूरी वसूली के लिए आशा करते हैं। ज्यादातर मामलों में, ये बच्चे स्वस्थ हो जाते हैं, और खुद को किसी भी चीज़ तक सीमित किए बिना एक सामान्य जीवन जीने में सक्षम होते हैं।
प्रजनन प्रणाली से संबंधित बीमारियों में से, हृदय प्रणाली के रोग गर्भवती महिलाओं में सबसे आम हैं, विशेष रूप से, हृदय दोष। हालांकि, आधुनिक चिकित्सा की उपलब्धियों के लिए धन्यवाद और उनके पास एक स्वस्थ बच्चे को जन्म देने और देने का मौका है।
दिल की विफलता को इस शरीर के वाल्वों का उल्लंघन कहा जाता है। वाल्व एक तह है जो कक्षों के बीच उद्घाटन को बंद कर देता है और रक्त को सही दिशा में प्रवाह करने की अनुमति देता है। पैथोलॉजिकल स्थिति, या हृदय रोग तब होता है जब वाल्व अपर्याप्त या संकुचित होता है।
विफलता के मामले मेंमार्ग पूरी तरह से बंद नहीं हुआ, जिससे मार्ग खुला रह गया। और रक्त का हिस्सा कक्षों की दीवारों को खींचकर, अपने वर्तमान के खिलाफ वापस आ जाता है।
जब संकीर्णतारक्त के प्रवाह में रुकावट पैदा होती है, और दिल को अधिक प्रयास करने के लिए मजबूर किया जाता है।
जब एक वाल्व पर स्टेनोसिस और अपर्याप्तता विकसित होती है, तो वे एक संयुक्त हृदय रोग की बात करते हैं। कभी-कभी रोग प्रक्रिया में कई वाल्व शामिल होते हैं - तथाकथित संयुक्त दोष।
Vices के मामले में, हृदय अपने कार्य को पर्याप्त रूप से करने में सक्षम नहीं है। यह एक गर्भवती महिला के लिए विशेष रूप से खतरनाक है जब हृदय पर भार बढ़ता है। हृदय दोष जन्मजात और अधिग्रहित होते हैं। पहला, जैसा कि नाम से ही स्पष्ट है, बच्चे अंतर्गर्भाशयी विकास के समय भी प्राप्त करते हैं। यदि किसी महिला में ऐसा दोष है, तो उसे गर्भावस्था के दौरान सामान्य चिकित्सक, कार्डियक सर्जन और प्रसूति-स्त्री रोग विशेषज्ञ द्वारा विशेष अस्पताल में पूरी तरह से जांच की जानी चाहिए। यदि संचलन विफलता भी है, तो गर्भपात की सिफारिश करने की संभावना है। जन्मजात हृदय रोग होने पर, एक महिला को संभावित जोखिमों के बारे में पता होना चाहिए और एक योजनाबद्ध गर्भावस्था के लिए तैयार रहना चाहिए, लगातार एक डॉक्टर से परामर्श करना चाहिए। पिछले संधिशोथ की पृष्ठभूमि के खिलाफ 90% मामलों में दिल के दोष का गठन किया जाता है। वे गर्भावस्था से पहले और दौरान दोनों हो सकते हैं। सबसे आम दोष मित है-
रेडियल स्टेनोसिस दिल के एक बाइसेप्सिड वाल्व की छिद्र की संकीर्णता है। गठिया वाली महिलाओं के लिए, गर्भावस्था की योजना बनाना बहुत महत्वपूर्ण है। डॉक्टर आपको एक बच्चे को गर्भ धारण करने के लिए इष्टतम समय चुनने में मदद करेगा, जोखिम की डिग्री की पहचान करेगा, यह तय करेगा कि क्या बच्चे को जारी रखना संभव है। गर्भावस्था का एक अपेक्षाकृत अनुकूल पाठ्यक्रम संभव है यदि रुमेटी प्रक्रिया सक्रिय नहीं है, तो कोई महत्वपूर्ण संचलन संबंधी विकार नहीं हैं, और उचित उपचार आयोजित किया जा रहा है।
हृदय दोष के साथ भविष्य की मां की जांच में दिल का अल्ट्रासाउंड (इकोकार्डियोग्राफी), ईसीजी (इलेक्ट्रोकार्डियोग्राफी), डॉप्लरोग्राफी शामिल होना चाहिए। ये विधियां हानिरहित हैं, वे महिला और उसके बच्चे के स्वास्थ्य को नुकसान नहीं पहुंचाएंगी। डॉक्टर द्वारा निर्धारित परीक्षा की सही योजना।
गर्भावस्था और प्रसव को अपेक्षाकृत अच्छी तरह से सहन किया जाता है, उचित उपचार के साथ, इस तरह के दोषों से पीड़ित होते हैं जैसे कि अंतरालीय या इंटरवेंट्रिकुलर सेप्टम, धमनी वाहिनी के गैर-संघ। कुछ दोषों के साथ (फुफ्फुसीय धमनी के मुंह का स्टेनोसिस, फालोट का टेट्रॉड, महाधमनी का लेप, आदि) गर्भावस्था को सख्ती से contraindicated है संचार प्रणाली में महत्वपूर्ण विकारों के विकास के कारण और एक महिला की मृत्यु हो सकती है।
बच्चे की प्रतीक्षा करने की पूरी अवधि के दौरान, हृदय दोष वाली महिलाओं को दवाओं की मदद से उपचार निर्धारित किया जाता है। यह भ्रूण के समुचित विकास के लिए स्थिति बनाने के लिए, सामान्य रक्त परिसंचरण सुनिश्चित करने में मदद करता है। चिकित्सक द्वारा निर्धारित उपचार के साधनों और खुराक का चुनाव
रोग की गंभीरता के आधार पर, गर्भावस्था की अवधि। मुख्य दवाएं कार्डियक ग्लाइकोसाइड, वासोडिलेटर, एंटीरैडमिक दवाएं, मूत्रवर्धक, एंटीप्लेटलेट एजेंट और एंटीकोआगुलंट हैं।
गर्भावस्था के दौरान, एक महिला को निवारक परीक्षा के लिए कार्डियोलॉजी अस्पताल में कम से कम तीन बार आवेदन करना चाहिए:
1) 12 सप्ताह तक की अवधि के लिए - गर्भावस्था के संरक्षण की संभावना पर निर्णय लेने के लिए;
2) 28 वें से 32 वें सप्ताह तक की अवधि में - संभावित जटिलताओं के विकास को पहचानने और रोकने के लिए;
3) प्रसव से 2 सप्ताह पहले - ताकि उनकी तैयारी की जा सके।
जन्मजात हृदय रोग के मामले में, यह भी याद रखना आवश्यक है कि यह विरासत में मिल सकता है; जब इस मामले में बच्चे की योजना बना रहे हैं, तो आपको आनुवांशिक परामर्श की भी आवश्यकता है।
हृदय दोष वाली महिला कैसे जन्म देगी, इसका फैसला व्यक्तिगत रूप से किया जाता है। संभव प्राकृतिक प्रसव। हालांकि, एक सिजेरियन सेक्शन अधिक बार किया जाता है। यह ऑपरेशन निम्नलिखित मामलों में किया जाता है:
1) यदि हृदय रोग को प्रसूति रोग विज्ञान के साथ जोड़ा जाता है: संकीर्ण श्रोणि, गर्भाशय में भ्रूण की गलत स्थिति, प्लेसेंटा प्रीविया, आदि;
2) दवा उपचार के अपर्याप्त प्रभाव के साथ गंभीर संचार विकारों के साथ हृदय रोग;
3) एक सक्रिय आमवाती प्रक्रिया के साथ।
कुछ मामलों में, गर्भावस्था के अंत में, हृदय पर भार में तेज वृद्धि होती है, जबकि महिला की स्थिति काफी खराब हो जाती है और बच्चे को ले जाने की निरंतरता उसके लिए खतरनाक हो सकती है। फिर जल्दी प्रसव की आवश्यकता हो सकती है। 37-38 सप्ताह की अवधि पर खर्च करना बेहतर है।
युवा मां और बच्चे के जन्म के बाद उपचार जारी है। दवाओं को लिखिए जो हृदय की गतिविधि को बेहतर बनाती हैं।



